
El linfedema es una patología crónica del sistema linfático caracterizada por la acumulación anormal de linfa en los tejidos, lo que provoca un aumento progresivo, persistente y a veces incapacitante de un miembro o de una región del cuerpo. A diferencia de un edema transitorio común, el linfedema es una enfermedad estructural, relacionada con una insuficiencia del transporte linfático. No se trata simplemente de un exceso de agua: el líquido acumulado es rico en proteínas, lo que explica las modificaciones inflamatorias y fibrosas que aparecen con el tiempo.
Esta enfermedad puede afectar a las extremidades inferiores, superiores, la región genital, el tronco y, más raramente, el rostro. Puede aparecer desde el nacimiento o surgir secundariamente a un evento médico, generalmente una cirugía con vaciamiento ganglionar o radioterapia.
El sistema linfático: una red esencial pero frágil
El sistema linfático es una red paralela al sistema venoso. Recoge el líquido intersticial presente entre las células, lo filtra a través de los ganglios linfáticos y luego lo devuelve a la circulación sanguínea. Desempeña un papel crucial en la inmunidad, la regulación de los fluidos corporales y la absorción de grasas intestinales.
Cada día, varios litros de líquido intersticial deben ser recuperados por los capilares linfáticos. Cuando este sistema funciona de manera deficiente —ya sea por anomalía congénita o por destrucción secundaria— la capacidad de transporte se vuelve insuficiente. La linfa se acumula entonces en los tejidos.
Esta estasis conduce progresivamente a:
- inflamación crónica
- activación de fibroblastos
- engrosamiento cutáneo
- aumento del tejido adiposo local
- alteración de la inmunidad local
Por ello, el linfedema es una enfermedad evolutiva si no se trata adecuadamente.
Linfedema primario y secundario
El linfedema primario se debe a una anomalía congénita del sistema linfático. Los vasos pueden estar ausentes, ser demasiado pocos o estar malformados. Puede aparecer al nacer, en la adolescencia o más tarde en la edad adulta.
El linfedema secundario, mucho más frecuente, surge tras un daño adquirido del sistema linfático. Las causas principales incluyen:
- cirugía con extracción ganglionar
- radioterapia
- traumatismos graves
- infecciones crónicas
- obesidad mórbida
- tumores compresivos
- filariasis en regiones tropicales
En los países desarrollados, la causa más frecuente sigue siendo el tratamiento del cáncer, especialmente del seno o de los cánceres pélvicos.
¿Cómo se manifiesta el linfedema?
El inicio suele ser discreto. El paciente describe sensación de pesadez, tensión inusual en un miembro o hinchazón al final del día. Los zapatos se sienten ajustados y los anillos ya no pasan.
Progresivamente, la hinchazón se vuelve permanente. En las fases iniciales, la presión digital deja una hendidura temporal (signo del godet). Con el tiempo, el tejido se vuelve firme, fibroso y espeso. La piel puede modificar su textura, volviéndose seca, engrosada y, en los estadios avanzados, verrugosa.
Las infecciones cutáneas repetidas son frecuentes. El erisipela es una complicación clásica, a veces recurrente, que agrava la situación linfática.
Etapas evolutivas del linfedema
El linfedema es una enfermedad dinámica. No aparece de manera súbita en su forma más grave: evoluciona progresivamente, a veces durante varios años, pasando por diferentes fases clínicas. Comprender estas etapas es esencial, ya que el potencial terapéutico y las opciones de tratamiento varían según el momento de la intervención.
La evolución se basa en un fenómeno central: la acumulación crónica de linfa rica en proteínas en los tejidos. Esta estasis desencadena una cascada inflamatoria local: los macrófagos se activan, los fibroblastos producen colágeno, el tejido adiposo prolifera y la estructura cutánea se transforma progresivamente. Cuanto más tiempo pasa, más estructurales e irreversibles se vuelven estas modificaciones.
Clínicamente, se distinguen cuatro estadios clásicos:
- Estadio 0: latente o subclínico
- Estadio I: reversible espontáneo
- Estadio II: irreversibilidad espontánea
- Estadio III: elefantiasis
Estadio 0: fase silenciosa (latente)
El estadio 0 a menudo pasa desapercibido, ya que no existe hinchazón visible. Sin embargo, el sistema linfático ya está alterado. La capacidad de transporte está reducida pero suficiente en reposo. Esta fase puede durar meses o incluso años.
El paciente puede percibir signos sutiles: pesadez, tensión intermitente, fatiga inusual de un miembro, sensación de hinchazón al final del día. En el examen clínico estándar, nada es evidente. Las circunferencias pueden ser normales.
Exámenes especializados como la linfocintigrafía o la imagen con fluorescencia de indocianina verde pueden revelar un flujo linfático lento o zonas de estasis.
Esta fase es frecuente tras vaciamiento ganglionar por cáncer de seno o pélvico. El sistema linfático funciona con una “reserva reducida”. Un trauma, infección o aumento de peso significativo pueden precipitar la aparición clínica.
La prevención es crucial en esta fase: una intervención temprana puede impedir que el linfedema se haga visible.
Estadio I: fase reversible
En el estadio I, la hinchazón se vuelve visible. Es generalmente blanda, con signo del godet positivo. El edema fluctúa a lo largo del día y disminuye notablemente con la elevación del miembro o durante la noche.
En esta fase predomina la componente líquida, sin alteraciones profundas de los tejidos ni fibrosis significativa.
Clínicamente, el paciente describe:
- hinchazón progresiva durante el día
- mejoría matutina
- sensación de tensión
- a veces ligera molestia funcional
La piel permanece flexible y con aspecto normal.
Este estadio es el más favorable para el tratamiento. Las técnicas de drenaje linfático manual combinadas con compresión adecuada permiten una reducción significativa del volumen. Con un seguimiento correcto, se puede evitar la progresión a estadios superiores.
Estadio II: fase irreversible
En el estadio II, el edema se vuelve permanente, no desapareciendo completamente en reposo. La componente líquida disminuye frente a la transformación progresiva del tejido.
Se instala fibrosis. El tejido se vuelve más firme. El signo del godet puede desaparecer conforme progresa la fibrosis. La piel puede engrosarse y perder elasticidad.
Fenómenos fisiopatológicos asociados:
- proliferación fibroblástica
- depósito excesivo de colágeno
- hipertrofia del tejido adiposo
- inflamación crónica
El miembro se vuelve más pesado y rígido, con movilidad limitada. Las infecciones cutáneas son más frecuentes, ya que la estasis linfática altera la inmunidad local.
El tratamiento conservador sigue siendo esencial, aunque los resultados son más lentos y parciales. Puede considerarse evaluación quirúrgica según el estado de los colectores linfáticos.
Estadio III: elefantiasis
El estadio III corresponde a la forma más avanzada, con transformación estructural mayor del miembro y aumento volumétrico significativo.
Cambios cutáneos característicos:
- engrosamiento severo
- hiperqueratosis
- papilomatosis
- verrugas
- pliegues profundos
- posible exudación
La fibrosis es intensa, el tejido duro y a veces doloroso. El miembro puede deformarse significativamente. Las infecciones son frecuentes y graves.
Predomina la componente grasa y fibrosa sobre la líquida. El drenaje por sí solo es insuficiente. Se pueden requerir técnicas quirúrgicas específicas, como liposucción especializada o procedimientos combinados.
El impacto funcional y psicológico es considerable.
Progresión biológica subyacente
La progresión no depende solo del volumen visible. A nivel molecular, se producen cambios tempranos:
- activación de citocinas inflamatorias
- remodelado extracelular
- angiogénesis anormal
- adipogénesis estimulada por estasis linfática
Cuanto más tiempo transcurre, más se fija la enfermedad en la estructura del tejido. Por eso, el tratamiento precoz es decisivo. Una vez establecida la fibrosis, la reversibilidad completa es difícil.
Factores que aceleran la progresión
- infecciones repetidas
- obesidad
- inmovilización prolongada
- traumatismos locales
- ausencia de compresión
- calor crónico excesivo
El aumento de peso es especialmente perjudicial, ejerciendo presión sobre los colectores linfáticos.
Diferencia entre linfedema y lipedema
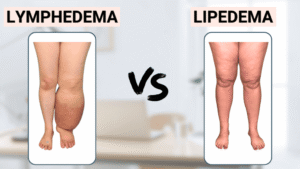
Es crucial diferenciar linfedema de lipedema:
Lipedema:
- enfermedad crónica del tejido graso
- casi exclusivamente mujeres
- acumulación simétrica de grasa en extremidades, con desproporción tronco-extremidades
- pies generalmente indemnes (“signo del brazalete”)
- presión no deja hendidura
- dolor frecuente a la palpación
- fácil aparición de hematomas
- resistencia a dietas
Linfedema:
- puede ser unilateral
- afecta pies o manos
- progresa hacia fibrosis
- infecciones recurrentes
Existen formas mixtas llamadas lipo-linfedema.
Diagnóstico
Principalmente clínico, pero la imagen moderna es fundamental para planificar el tratamiento:
- Ecografía Doppler (excluir causas venosas)
- Linfocintigrafía
- RM linfática
- Imagen por fluorescencia con indocianina verde
Permite visualizar la red linfática, evaluar permeabilidad y localizar obstrucciones.
Complicaciones
- infecciones cutáneas repetidas
- fibrosis severa
- elefantiasis
- limitación funcional
- impacto psicológico
En casos raros, puede aparecer linfangiosarcoma tras décadas de evolución.
Tratamiento conservador
Base indispensable:
- drenaje linfático manual
- vendajes multicapa
- compresión elástica adecuada
- ejercicios específicos
- cuidados cutáneos rigurosos
Fase “descongestiva” inicial seguida de mantenimiento vitalicio. La compresión es pilar del tratamiento.
Cirugía del linfedema: cuándo y por qué
No es primera línea, solo cuando el tratamiento conservador intensivo falla o la enfermedad progresa.
Opciones quirúrgicas modernas:
- anastomosis linfático-venosas (LVA)
- trasplante ganglionar vascularizado (VLNT)
- liposucción especializada
La elección depende del estadio, calidad de colectores y proporción líquido/fibroso-adiposo.
Evaluación preoperatoria
Esencial antes de cirugía:
- linfocintigrafía
- RM linfática
- imagen fluorescente con indocianina verde
- ecografía de alta resolución
Se determinan colectores funcionales y tipo de cirugía: fisiológica (restaurar drenaje) o reductora (eliminar tejido patológico).
Anastomosis linfático-venosas (LVA)
Conexión de vasos linfáticos funcionales a pequeñas venas para desviar linfa. Cirugía supermicroscópica, mínima invasión, hospitalización corta. Más eficaz en edema líquido predominante.
Trasplante ganglionar vascularizado (VLNT)
Implante de ganglios linfáticos funcionales con pedículo vascular en zona afectada. Estimula neo-linfangiogénesis y reconstruye red linfática. Mejor en linfedema moderado-avanzado, tras fracaso de técnicas conservadoras.
Liposucción específica
En estadios avanzados (II tardío, III), la hinchazón se debe a grasa y fibrosis. La liposucción especializada elimina tejido patológico. Necesaria compresión postoperatoria permanente. No repara el sistema linfático.
Técnicas combinadas
- LVA + VLNT
- VLNT + liposucción
- LVA precoz + cirugía reductora
Planificación individualizada.
Indicaciones quirúrgicas
- fallo del tratamiento conservador
- volumen incapacitante
- infecciones repetidas
- calidad de vida afectada
- imagen favorable
No indicada en pacientes no adherentes o sin colectores funcionales.
Beneficios esperados
- reducción de volumen
- disminución de infecciones
- mejor movilidad
- menor dependencia de compresión
- mejor calidad de vida
Selección cuidadosa del paciente clave.
Linfedema y calidad de vida
Impacto profundo: dificultad al vestirse, miedo a infecciones, uso obligatorio de compresión, afectación de autoestima. A veces requiere soporte psicológico.
Conclusión
El linfedema es una enfermedad crónica compleja. Diagnóstico precoz y tratamiento especializado determinan la evolución. No es solo un edema ni un problema estético: es estructural y progresivo.
La distinción con lipedema es esencial. Cada caso requiere evaluación clínica e imagen especializada.
En Túnez, el tratamiento avanzado requiere dominio de técnicas conservadoras y microquirúrgicas. Actualmente, solo el Dr. Ramy Ben Salah y el Dr. Youssef Gam dominan el conjunto completo de técnicas médicas y quirúrgicas para tratar eficazmente todas las formas de linfedema, incluyendo los casos complejos y avanzados.
Una evaluación especializada sigue siendo indispensable para diseñar un plan terapéutico personalizado y optimizar resultados a largo plazo.

