
الوذمة اللمفية هي مرض مزمن للجهاز اللمفاوي يتميز بتراكم غير طبيعي لللمف في الأنسجة، مما يؤدي إلى تورم تدريجي ومستمر وأحيانًا معيق لعضو أو منطقة من الجسم. على عكس الوذمة العابرة البسيطة، فإن الوذمة اللمفية هي مرض هيكلي مرتبط بضعف قدرة الجهاز اللمفاوي على نقل اللمف. ليس الأمر مجرد زيادة في الماء: السائل المتراكم غني بالبروتينات، وهو ما يفسر التغيرات الالتهابية والليفية التي تظهر مع مرور الوقت.
يمكن أن تصيب هذه الحالة الأطراف السفلية، الأطراف العلوية، المنطقة التناسلية، الجذع، ونادرًا الوجه. قد تظهر منذ الولادة أو تحدث ثانويًا بعد حدث طبي، غالبًا بعد جراحة مع استئصال العقد اللمفاوية أو العلاج الإشعاعي.
الجهاز اللمفاوي: شبكة أساسية لكنها هشة
الجهاز اللمفاوي هو شبكة موازية للجهاز الوريدي. يجمع السائل الخلالي بين الخلايا، يرشحه عبر العقد اللمفاوية، ثم يعيده إلى الدورة الدموية. يلعب دورًا رئيسيًا في المناعة، تنظيم سوائل الجسم، وامتصاص الدهون المعوية.
يجب على الشعيرات اللمفاوية استعادة عدة لترات من السائل الخلالي يوميًا. عندما يعمل هذا النظام بشكل سيئ — إما بسبب خلل خلقي أو تدمير ثانوي — تصبح قدرة النقل غير كافية، ويتراكم اللمف في الأنسجة.
هذا التراكم يؤدي تدريجيًا إلى:
- التهاب مزمن
- تنشيط الخلايا الليفية (Fibroblasts)
- سماكة الجلد
- زيادة النسيج الدهني المحلي
- ضعف المناعة الموضعية
وبالتالي، تعتبر الوذمة اللمفية مرضًا متطورًا إذا لم يتم التعامل معها.
الوذمة اللمفية الأولية والثانوية
الوذمة اللمفية الأولية ناتجة عن خلل خلقي في الجهاز اللمفاوي. قد تكون الأوعية غائبة، قليلة العدد أو مشوهة. يمكن أن تظهر عند الولادة، خلال المراهقة أو لاحقًا في سن البلوغ.
الوذمة اللمفية الثانوية أكثر شيوعًا، وتحدث بعد تلف مكتسب للجهاز اللمفاوي. الأسباب الرئيسية تشمل:
- الجراحة مع استئصال العقد اللمفاوية
- العلاج الإشعاعي
- الإصابات الشديدة
- الالتهابات المزمنة
- السمنة المفرطة
- الأورام الضاغطة
- داء الفيلاريا في المناطق الاستوائية
في الدول المتقدمة، السبب الأكثر شيوعًا هو علاج السرطان، خصوصًا سرطان الثدي أو الأورام الحوضية.
كيف تظهر الوذمة اللمفية؟
البداية غالبًا غير ملحوظة. يصف المريض شعورًا بالثقل، توترًا غير معتاد في أحد الأطراف، أو تورمًا في نهاية اليوم. الأحذية تصبح ضيقة، والخواتم لا تمر بسهولة.
تتطور الوذمة تدريجيًا لتصبح دائمة. في البداية، يترك الضغط بالإصبع أثرًا (علامة التجلط أو Godet). مع الوقت، يصبح النسيج صلبًا، ليفيًا وسميكًا، وقد تتغير الجلد، ليصبح جافًا وسميكًا وأحيانًا مُليّء بالزوائد الجلدية في المراحل المتقدمة.
تكرار الالتهابات الجلدية شائع، والإريزيبيل (Erysipelas) من المضاعفات الكلاسيكية التي تزيد من سوء الحالة.
المراحل التطورية للوذمة اللمفية
الوذمة اللمفية مرض ديناميكي يتطور تدريجيًا على سنوات، وليس بشكل مفاجئ. فهم هذه المراحل أساسي، لأن خيارات العلاج تختلف باختلاف وقت التدخل.
التطور يعتمد على تراكم مزمن لللمف الغني بالبروتين في الأنسجة، مما يسبب سلسلة من التفاعلات الالتهابية. تنشط البلاعم، تنتج الخلايا الليفية الكولاجين، يتكاثر النسيج الدهني، وتتغير بنية الجلد تدريجيًا. كلما طالت المدة، تصبح التغيرات أكثر ديمومة ولا رجعة فيها.
تقليديًا، يتم تقسيم التطور إلى أربع مراحل:
- المرحلة 0: كامنة أو تحت السريرية
- المرحلة I: قابلة للانعكاس تلقائيًا
- المرحلة II: غير قابلة للانعكاس تلقائيًا
- المرحلة III: الفيلانتياس (Elephantiasis)
المرحلة 0: المرحلة الكامنة (Silent)
غالبًا ما تكون غير معروفة، حيث لا يوجد تورم مرئي. مع ذلك، يكون الجهاز اللمفاوي متضررًا بالفعل، مع قدرة نقل منخفضة لكنها كافية أثناء الراحة. قد تستمر هذه المرحلة لعدة أشهر أو سنوات.
قد يشعر المريض بأعراض خفيفة: ثقل، توتر متقطع، تعب غير معتاد في الطرف، شعور بالانتفاخ نهاية اليوم. الفحص السريري قد يكون طبيعيًا. ومع ذلك، يمكن للكشف المتقدم مثل اللمفو سيتيغرافي أو تصوير الفلوريسين بالاندوسيانين الكشف عن بطء في تدفق اللمف أو مناطق ركود.
الوقاية المبكرة في هذه المرحلة أساسية لمنع ظهور الوذمة المرئية.
المرحلة I: المرحلة القابلة للعكس
التورم يصبح مرئيًا، عادة لينًا، مع علامة Godet واضحة. يتغير خلال اليوم ويخف عند رفع الطرف أو النوم.
في هذه المرحلة، السائل هو المكون الرئيسي، ولا توجد تغييرات عميقة في النسيج أو ليفية كبيرة.
أعراض المرحلة I:
- تورم تدريجي خلال اليوم
- تحسن صباحًا
- شعور بالتوتر
- أحيانًا إزعاج خفيف
تعتبر المرحلة الأكثر مناسبة للعلاج، حيث يؤدي التدليك اللمفاوي اليدوي مع الضغط المناسب إلى تقليل الحجم بشكل ملحوظ.
المرحلة II: المرحلة غير القابلة للعكس
التورم يصبح دائمًا، لا يختفي بالراحة. تتحول المكونات السائلة إلى نسيج ليفي ودهني متغير.
التغيرات تشمل:
- تكاثر الخلايا الليفية
- زيادة ترسب الكولاجين
- تضخم النسيج الدهني
- التهاب مزمن
يزداد وزن الطرف وتقل مرونته، وتصبح الالتهابات الجلدية أكثر تكرارًا. العلاج المحافظ لا يزال ضروريًا، لكن النتائج أبطأ وأقل كفاءة، وقد يُنصح بالتدخل الجراحي حسب حالة الأوعية اللمفاوية.
المرحلة III: الفيلانتياس
أقصى مراحل المرض، حيث تصبح التغيرات الهيكلية كبيرة وزيادة حجم الطرف ضخمة.
تغيرات الجلد تشمل:
- سماكة شديدة
- فرط التقرن
- نمو حليمات الجلد (Papillomatosis)
- زوائد جلدية
- طيات عميقة
- إفرازات محتملة
التليف شديد، النسيج صلب وأحيانًا مؤلم. الطرف قد يتشوه بشكل كبير، وتكون الالتهابات شائعة وخطيرة.
التقدم البيولوجي
تحدث تغييرات جزيئية مبكرة:
- تنشيط السيتوكينات الالتهابية
- إعادة تشكيل المصفوفة خارج الخلوية
- تكوّن أوعية دموية غير طبيعية
- زيادة تكوّن الدهون نتيجة ركود اللمف
كلما تأخرت المعالجة، يثبت المرض في بنية الأنسجة، مما يفسر أهمية التدخل المبكر.
عوامل تسريع التطور
- التهابات متكررة
- السمنة
- عدم الحركة لفترات طويلة
- إصابات موضعية
- عدم استخدام الضغط
- التعرض المزمن للحرارة
زيادة الوزن تؤدي إلى ضغط إضافي على الأوعية اللمفاوية.
الفرق بين الوذمة اللمفية والليبوذمة
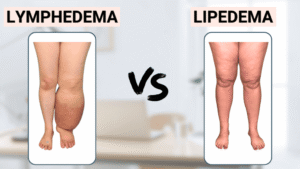
الليبوذمة:
- مرض مزمن للدهون
- غالبًا لدى النساء
- تراكم غير طبيعي متماثل للدهون في الأطراف
- القدمين عادة سليمتين (“علامة السوار”)
- الضغط لا يترك اثرًا
- ألم عند اللمس
- كدمات بسهولة
- مقاومة للحمية الغذائية
الوذمة اللمفية:
- قد تكون أحادية الجانب
- غالبًا تصيب اليدين أو القدمين
- تتطور إلى التليف
- تترافق مع التهابات متكررة
وهناك أشكال مختلطة (Lipo-Lymphedema).
التشخيص
أساسي سريريًا، لكن التصوير الحديث مهم لتخطيط العلاج:
- تصوير دوبلر لتجنب الأسباب الوريدية
- اللمفو سيتيغرافي
- التصوير بالرنين المغناطيسي اللمفاوي
- تصوير بالفلوريسين
يساعد على تقييم شبكة الأوعية وحصر مناطق الانسداد.
المضاعفات
- التهابات متكررة
- تليف شديد
- الفيلانتياس
- فقدان وظيفة الطرف
- تأثير نفسي كبير
نادرًا، يمكن أن يحدث ساركوما لمفية بعد عقود من المرض.
العلاج المحافظ
يتضمن:
- التدليك اللمفاوي اليدوي
- الضمادات متعددة الطبقات
- الضغط المرن المناسب
- التمارين الخاصة
- العناية الجلدية الدقيقة
مرحلة “تفريغ اللمف” متبوعة بصيانة مدى الحياة. الضغط عنصر أساسي.
الجراحة: متى ولماذا؟
تُستخدم عند فشل العلاج المحافظ أو استمرار تطور المرض.
تشمل الجراحة الحديثة:
- وصلات لمفية وريدية (LVA)
- زرع عقد لمفاوية وريدية (VLNT)
- شفط دهون متخصص للوذمة اللمفية
اختيار التقنية يعتمد على المرحلة، جودة الأوعية ونسبة السائل إلى النسيج الليفي/الدهن.
التقييم قبل الجراحة
أساسي قبل أي تدخل:
- اللمفو سيتيغرافي
- الرنين المغناطيسي اللمفاوي
- تصوير الفلوريسين
- الموجات فوق الصوتية عالية الدقة
تحدد الأوعية القابلة للاستعمال ونوع الجراحة: إصلاحية أو إزالة للأنسجة المتضررة.
وصلات لمفية وريدية (LVA)
ربط الأوعية اللمفاوية بوُرَيّن صغيرة لتصريف اللمف. جراحة دقيقة جدًا، تدخل قليل، إقامة قصيرة، شفاء سريع. أكثر فعالية في الوذمة السائلة.
زرع العقد اللمفاوية (VLNT)
زرع عقد لمفاوية مع أوعية دموية إلى الطرف المصاب، لتحفيز تكوين أوعية جديدة وإعادة بناء الشبكة اللمفاوية.
شفط الدهون المتخصص
في المراحل المتقدمة، التورم يكون بسبب الدهون والتليف. الشفط المتخصص يزيل النسيج الزائد. يتطلب ارتداء ضغط دائم بعد العملية، ولا يصلح لإصلاح الشبكة اللمفاوية.
تقنيات مشتركة
- LVA + VLNT
- VLNT + شفط دهون
- LVA مبكر + جراحة إزالة لاحقة
خطة فردية حسب الحالة.
مؤشرات الجراحة
- فشل العلاج المحافظ
- حجم معيق
- التهابات متكررة
- تأثير على جودة الحياة
- صورة تشخيصية مناسبة
غير مناسبة إذا:
- المريض غير ملتزم
- الوذمة بسبب مشاكل وريدية بحتة
- لا توجد أوعية لمفاوية صالحة
الفوائد المتوقعة
- تقليل الحجم
- تقليل الالتهابات
- تحسين الحركة
- تقليل الاعتماد على الضغط
- تحسين جودة الحياة
الاختيار الدقيق للمريض مهم جدًا.
الوذمة اللمفية وجودة الحياة
تؤثر على الحياة اليومية: صعوبة اللبس، الخوف من العدوى، الضغط المستمر، وتقدير الذات. قد يحتاج المريض لدعم نفسي.
الخلاصة
الوذمة اللمفية مرض مزمن معقد. التشخيص المبكر والعلاج المتخصص يحدد التطور. ليست مجرد تورم أو مسألة جمالية، بل مرض هيكلي وتقدمي.
التمييز عن الليبوذمة ضروري لتجنب الأخطاء العلاجية. كل حالة تحتاج تقييم دقيق سريري وتصوير متخصص.
في تونس، يحتاج علاج الوذمة المتقدم إلى إتقان تقنيات محافظة ودقيقة. حاليًا، فقط الدكتور رامي بن صالح والدكتور يوسف غم يتقنان مجموعة كاملة من التقنيات الطبية والجراحية لعلاج جميع أشكال الوذمة اللمفية بفعالية، بما في ذلك الحالات المعقدة والمتقدمة.
التقييم المتخصص لا يزال ضروريًا لتحديد خطة علاج فردية وتحقيق أفضل النتائج على المدى الطويل.
