
Le lymphœdème est une pathologie chronique du système lymphatique caractérisée par une accumulation anormale de lymphe dans les tissus, entraînant un gonflement progressif, durable et parfois invalidant d’un membre ou d’une région du corps. Contrairement à un simple œdème transitoire, le lymphœdème est une maladie structurelle, liée à une insuffisance du transport lymphatique. Il ne s’agit pas d’un simple excès d’eau : le liquide accumulé est riche en protéines, ce qui explique les modifications inflammatoires et fibreuses qui apparaissent avec le temps.
Cette maladie peut toucher les membres inférieurs, les membres supérieurs, la région génitale, le tronc et plus rarement le visage. Elle peut apparaître dès la naissance ou survenir secondairement à un événement médical, le plus souvent une chirurgie avec curage ganglionnaire ou une radiothérapie.
Le système lymphatique : un réseau essentiel mais fragile
Le système lymphatique est un réseau parallèle au système veineux. Il collecte le liquide interstitiel présent entre les cellules, le filtre dans les ganglions, puis le renvoie dans la circulation sanguine. Il joue un rôle majeur dans l’immunité, la régulation des fluides corporels et l’absorption des graisses intestinales.
Chaque jour, plusieurs litres de liquide interstitiel doivent être récupérés par les capillaires lymphatiques. Lorsque ce système fonctionne mal — soit par anomalie congénitale, soit par destruction secondaire — la capacité de transport devient insuffisante. La lymphe s’accumule alors dans les tissus.
Cette stagnation entraîne progressivement :
- une inflammation chronique
- une activation des fibroblastes
- un épaississement cutané
- une augmentation du tissu adipeux local
- une altération de l’immunité locale
Le lymphœdème est donc une maladie évolutive si elle n’est pas prise en charge.
Lymphœdème primaire et secondaire
Le lymphœdème primaire est lié à une anomalie congénitale du système lymphatique. Les vaisseaux peuvent être absents, trop peu nombreux ou malformés. Il peut apparaître à la naissance, à l’adolescence ou plus tardivement à l’âge adulte.
Le lymphœdème secondaire, beaucoup plus fréquent, survient après une atteinte acquise du système lymphatique. Les causes principales incluent :
- chirurgie avec ablation ganglionnaire
- radiothérapie
- traumatismes sévères
- infections chroniques
- obésité morbide
- tumeurs compressives
- filariose dans les régions tropicales
Dans les pays développés, la cause la plus fréquente reste le traitement du cancer, notamment du sein ou des cancers pelviens.
Comment se manifeste le lymphœdème ?
Le début est souvent discret. Le patient décrit une sensation de lourdeur, une tension inhabituelle dans un membre, un gonflement en fin de journée. Les chaussures deviennent serrées. Les bagues ne passent plus.
Progressivement, le gonflement devient permanent. Au stade initial, la pression du doigt laisse une empreinte (signe du godet). Avec le temps, le tissu devient ferme, fibreux, épais. La peau peut se modifier, devenir sèche, épaissie, parfois verruqueuse dans les stades avancés.
Les infections cutanées répétées sont fréquentes. L’érysipèle est une complication classique, parfois récidivante, qui aggrave encore la situation lymphatique.
Les stades évolutifs du lymphœdème
Le lymphœdème est une maladie dynamique. Il n’apparaît pas brutalement dans sa forme la plus sévère : il évolue progressivement, parfois sur plusieurs années, en passant par différentes phases cliniques. Comprendre ces stades est essentiel, car le potentiel thérapeutique et les options de traitement varient considérablement selon le moment où la prise en charge débute.
L’évolution repose sur un phénomène central : l’accumulation chronique de lymphe riche en protéines dans les tissus. Cette stagnation déclenche une cascade inflammatoire locale. Les macrophages s’activent, les fibroblastes produisent du collagène, le tissu adipeux prolifère et la structure cutanée se transforme progressivement. Plus le temps passe, plus les modifications deviennent structurelles et irréversibles.
Sur le plan clinique, on distingue classiquement quatre stades.
- Stade 0 : stade latent ou subclinique
- Stade I : stade réversible spontané
- Stade II : stade spontanément irréversible
- Stade III : stade d’éléphantiasis
Stade 0 : le stade silencieux (latent)
Le stade 0 est souvent méconnu, car il n’existe aucun gonflement visible. Pourtant, le système lymphatique est déjà altéré. La capacité de transport est réduite, mais reste suffisante au repos. Ce stade peut durer des mois, voire des années.
Le patient peut ressentir des signes discrets : sensation de lourdeur, tension intermittente, fatigue inhabituelle d’un membre, impression de gonflement en fin de journée. À l’examen clinique standard, rien n’est évident. Les circonférences peuvent être normales.
Cependant, des examens spécialisés comme la lymphoscintigraphie ou l’imagerie par fluorescence à l’indocyanine verte peuvent révéler un ralentissement du flux lymphatique ou des zones de stase.
Ce stade est particulièrement fréquent après un curage ganglionnaire dans le cadre d’un cancer du sein ou pelvien. Le système lymphatique fonctionne alors en “réserve réduite”. Un traumatisme, une infection ou une prise de poids importante peuvent faire basculer vers le stade clinique.
C’est à ce moment précis que la prévention joue un rôle fondamental. Une prise en charge précoce peut empêcher l’installation du lymphœdème visible.
Stade I : le stade réversible
Au stade I, le gonflement devient visible. Il est généralement mou, prenant le godet à la pression digitale. L’œdème fluctue au cours de la journée et diminue nettement avec l’élévation du membre ou le repos nocturne.
À ce stade, la composante liquidienne prédomine. Les tissus ne sont pas encore profondément remaniés. Il n’existe pas ou peu de fibrose.
Cliniquement, le patient décrit :
- un gonflement progressif dans la journée
- une amélioration le matin
- une sensation de tension
- parfois une gêne fonctionnelle légère
La peau reste souple et d’aspect normal.
Ce stade est considéré comme le plus favorable pour la prise en charge. Les techniques de drainage lymphatique manuel, associées à la compression adaptée, permettent souvent une réduction significative du volume. Si le traitement est instauré correctement et suivi rigoureusement, l’évolution vers les stades supérieurs peut être évitée.
Stade II : le stade irréversible spontané
Au stade II, l’œdème devient permanent. Il ne disparaît plus complètement au repos. La composante liquidienne diminue au profit d’une transformation tissulaire progressive.
La fibrose commence à s’installer. Le tissu devient plus ferme. Le signe du godet peut être présent au début, puis disparaît à mesure que la fibrose progresse. La peau peut s’épaissir et perdre sa souplesse.
Sur le plan physiopathologique, plusieurs phénomènes coexistent :
- prolifération fibroblastique
- dépôt excessif de collagène
- hypertrophie du tissu adipeux
- inflammation chronique
Le membre devient plus lourd, plus rigide. La mobilité peut être limitée. Les infections cutanées deviennent plus fréquentes, car la stagnation lymphatique altère l’immunité locale.
À ce stade, le traitement conservateur reste indispensable, mais les résultats sont plus lents et partiels. Une évaluation chirurgicale peut être envisagée selon l’état des collecteurs lymphatiques.
Stade III : l’éléphantiasis
Le stade III correspond à la forme la plus avancée. Il s’agit d’une transformation structurelle majeure du membre. L’augmentation de volume est importante, parfois massive.
Les modifications cutanées sont caractéristiques :
- épaississement sévère
- hyperkératose
- papillomatose
- verrucosités
- plis cutanés profonds
- suintements possibles
La fibrose est intense. Le tissu est dur, parfois douloureux. Le membre peut présenter des déformations majeures. Les infections sont fréquentes et peuvent être graves.
Dans cette phase, la composante adipeuse et fibreuse prédomine largement sur la composante liquidienne. Le drainage seul est insuffisant. Des techniques chirurgicales spécifiques, comme la liposuccion spécialisée du lymphœdème ou des procédures combinées, peuvent être nécessaires.
L’impact fonctionnel et psychologique est souvent considérable.
Progression biologique sous-jacente
Il est important de comprendre que la progression ne dépend pas uniquement du volume visible. À l’intérieur du tissu, des changements moléculaires précoces surviennent :
- activation des cytokines inflammatoires
- remodelage extracellulaire
- angiogenèse anormale
- adipogenèse stimulée par la stase lymphatique
Plus le temps passe, plus la maladie se “fixe” dans la structure du tissu.
Cela explique pourquoi le traitement précoce donne de meilleurs résultats. Une fois la fibrose établie, il est beaucoup plus difficile d’obtenir une réversibilité complète.
Facteurs accélérant l’évolution
Certains éléments peuvent aggraver ou accélérer le passage d’un stade à l’autre :
- infections répétées
- obésité
- immobilité prolongée
- traumatismes locaux
- absence de compression
- chaleur excessive chronique
La prise de poids est particulièrement délétère, car l’excès de tissu adipeux exerce une pression supplémentaire sur les collecteurs lymphatiques.
Pourquoi le traitement précoce change tout ?
Au stade 0 et au stade I, le réseau lymphatique conserve souvent une partie de sa fonctionnalité. Les techniques conservatrices et microchirurgicales ont alors un potentiel d’efficacité nettement supérieur.
Au stade II, les résultats sont possibles mais plus limités.
Au stade III, la maladie est structurellement installée. Le traitement vise surtout à réduire le volume et prévenir les complications, plus qu’à restaurer un fonctionnement normal.
La clé réside donc dans :
- le dépistage précoce
- la surveillance régulière des patients à risque
- l’éducation thérapeutique
- l’intervention spécialisée adaptée au stade
Différence entre lymphœdème et lipœdème : un point essentiel
Il est fondamental de distinguer le lymphœdème du lipœdème, car les deux maladies sont souvent confondues alors que leur mécanisme est totalement différent.
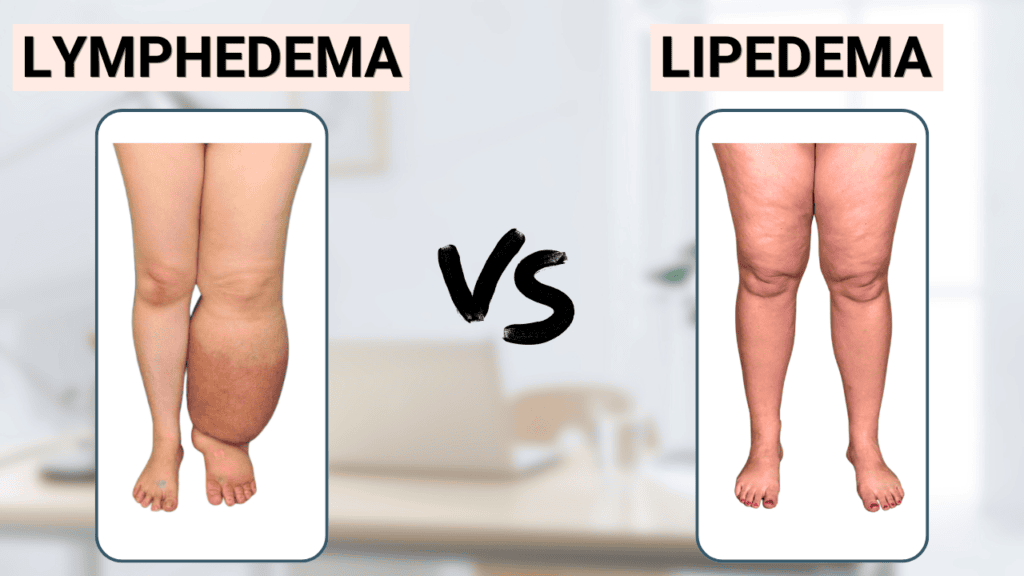
Le lipœdème est une maladie chronique du tissu graisseux, touchant presque exclusivement les femmes. Il se caractérise par une accumulation anormale et symétrique de graisse au niveau des membres inférieurs (et parfois supérieurs), avec une disproportion marquée entre le haut et le bas du corps.
Contrairement au lymphœdème :
- Le lipœdème est bilatéral et symétrique.
- Les pieds sont généralement épargnés (signe du bracelet ou “cuff sign”).
- La pression ne laisse pas d’empreinte persistante.
- La douleur à la palpation est fréquente.
- Les ecchymoses sont faciles.
- Il existe souvent une résistance aux régimes alimentaires.
Le lymphœdème, lui :
- Peut être unilatéral.
- Touche fréquemment les pieds ou les mains.
- Évolue vers la fibrose.
- S’accompagne d’infections répétées.
Il existe cependant des situations mixtes appelées lipo-lymphœdème, où un lipœdème évolue vers une insuffisance lymphatique secondaire.
La distinction repose sur l’examen clinique, l’histoire de la maladie et l’imagerie spécialisée.
Diagnostic du lymphœdème
Le diagnostic est essentiellement clinique, mais l’imagerie moderne joue un rôle important dans la planification thérapeutique.
Les examens utiles incluent :
- Échographie Doppler (exclusion d’une cause veineuse)
- Lymphoscintigraphie
- IRM lymphatique
- Imagerie à l’indocyanine verte
Ces examens permettent de visualiser le réseau lymphatique, d’évaluer la perméabilité des collecteurs et d’identifier les zones d’obstruction.
Complications possibles
Le lymphœdème non traité peut évoluer vers :
- infections cutanées répétées
- fibrose sévère
- éléphantiasis
- limitation fonctionnelle majeure
- détresse psychologique
Dans de rares cas, un lymphangiosarcome peut survenir après plusieurs décennies d’évolution.
Traitement conservateur : la base indispensable
La prise en charge initiale repose sur le traitement conservateur intensif. Celui-ci comprend principalement :
- drainage lymphatique manuel
- bandages multicouches
- compression élastique adaptée
- exercices spécifiques
- soins cutanés rigoureux
Cette phase dite “décongestive” permet de réduire le volume du membre. Ensuite, une phase d’entretien est indispensable à vie.
Il est important de comprendre que la compression n’est pas un simple accessoire : elle constitue le pilier du traitement.
Chirurgie du lymphœdème : quand et pourquoi ?
La chirurgie du lymphœdème ne constitue jamais le premier traitement. Elle intervient lorsque la prise en charge conservatrice intensive — drainage lymphatique manuel, compression, physiothérapie spécialisée — ne permet plus d’obtenir une réduction satisfaisante du volume ou lorsque la maladie continue d’évoluer malgré un suivi rigoureux.
Pendant longtemps, la chirurgie était considérée comme inefficace ou trop invasive. Aujourd’hui, grâce aux progrès de la microchirurgie super-microscopique et de l’imagerie lymphatique avancée, elle représente une option thérapeutique sérieuse dans des indications bien précises.
Il est fondamental de comprendre que la chirurgie du lymphœdème ne vise pas uniquement à réduire le volume. Selon la technique utilisée, elle peut chercher à :
- restaurer un drainage lymphatique fonctionnel
- détourner la lymphe vers le système veineux
- reconstruire un réseau lymphatique déficient
- retirer les tissus irréversiblement transformés
Le choix dépend du stade de la maladie, de la qualité des collecteurs lymphatiques restants et de la proportion entre composante liquidienne et composante fibreuse/adipocytaire.
Évaluation préopératoire : une étape déterminante
Avant toute décision chirurgicale, une cartographie précise du système lymphatique est indispensable. L’examen clinique seul ne suffit pas.
L’évaluation repose généralement sur :
- Lymphoscintigraphie
- IRM lymphatique
- Imagerie à fluorescence par indocyanine verte
- Échographie haute résolution
Ces examens permettent de déterminer si des vaisseaux lymphatiques fonctionnels sont encore présents. Cette information est capitale, car certaines techniques nécessitent des collecteurs utilisables.
On distingue globalement deux grandes catégories de chirurgie :
- Les procédures dites physiologiques, qui tentent de restaurer le drainage.
- Les procédures dites réductrices, qui retirent les tissus pathologiques.
Les anastomoses lymphatico-veineuses (LVA)
Les anastomoses lymphatico-veineuses représentent l’une des avancées majeures de la microchirurgie moderne.
Le principe consiste à connecter des vaisseaux lymphatiques fonctionnels, parfois de moins de 0,5 mm de diamètre, à de petites veinules superficielles. Cette connexion permet à la lymphe de contourner l’obstruction et de s’écouler directement dans le système veineux.
Il s’agit d’une chirurgie super-microscopique, réalisée sous fort grossissement optique.
Indications principales :
- Lymphœdème précoce (stade I ou début stade II)
- Présence de collecteurs lymphatiques identifiables
- Absence de fibrose majeure
Les avantages sont notables :
- Intervention peu invasive
- Hospitalisation courte
- Cicatrices minimes
- Récupération rapide
Les résultats sont meilleurs lorsque la composante liquidienne est prédominante. Plus la maladie est avancée, plus l’efficacité diminue.
La transplantation ganglionnaire vascularisée (VLNT)
Lorsque le système lymphatique local est sévèrement altéré et que les collecteurs sont insuffisants, une autre stratégie peut être envisagée : la transplantation ganglionnaire vascularisée.
Cette technique consiste à prélever un lambeau contenant des ganglions lymphatiques fonctionnels, avec leur pédicule vasculaire, depuis une zone donneuse (comme la région inguinale ou sus-claviculaire), puis à l’implanter dans la zone atteinte.
Le but est double :
- créer un nouveau centre de drainage
- stimuler la néo-lymphangiogenèse
Les ganglions transplantés agissent comme une “pompe biologique” et favorisent la reconstruction progressive d’un réseau lymphatique.
Indications :
- Lymphœdème modéré à avancé
- Échec des techniques conservatrices
- Absence de collecteurs exploitables pour LVA
Cette technique est plus complexe et nécessite une expertise en microchirurgie reconstructrice.
Les résultats ne sont pas immédiats. L’amélioration peut s’observer progressivement sur plusieurs mois.
La liposuccion spécifique du lymphœdème
Dans les stades avancés (stade II tardif et stade III), le gonflement n’est plus principalement dû au liquide, mais à une accumulation de tissu adipeux et fibreux secondaire à l’inflammation chronique.
Dans ces cas, les procédures physiologiques seules sont insuffisantes.
La liposuccion spécialisée du lymphœdème permet de retirer le tissu pathologique excédentaire. Il ne s’agit pas d’une liposuccion esthétique classique. Elle est réalisée avec une technique spécifique, souvent sous garrot, pour retirer sélectivement le tissu hypertrophié.
Indications :
- Lymphœdème avancé
- Composante adipeuse prédominante
- Volume stable malgré compression optimale
Il est important de souligner que cette chirurgie nécessite ensuite le port permanent de compression. Elle ne répare pas le système lymphatique, mais réduit le volume mécanique.
Techniques combinées
Dans certains cas complexes, une stratégie combinée peut être envisagée :
- LVA + transplantation ganglionnaire
- Transplantation ganglionnaire suivie de liposuccion
- LVA précoce puis procédure réductrice secondaire
La planification doit être individualisée.
Quand proposer la chirurgie ?
La chirurgie peut être envisagée lorsque :
- le traitement conservateur intensif a été suivi correctement
- le volume reste significativement invalidant
- les infections sont répétées
- la qualité de vie est altérée
- l’imagerie montre un profil favorable à une intervention
Elle n’est pas indiquée chez :
- les patients non observants
- les lymphœdèmes purement liés à une insuffisance veineuse
- les cas où aucune structure lymphatique fonctionnelle n’est identifiable pour les techniques physiologiques
Bénéfices attendus
Selon la technique et le stade, la chirurgie peut permettre :
- diminution significative du volume
- réduction du nombre d’infections
- amélioration de la mobilité
- diminution de la dépendance à la compression
- amélioration de la qualité de vie
Il est important d’avoir une discussion claire avec le patient. Les résultats varient selon l’ancienneté et la sévérité de la maladie.
Importance de la sélection des patients
La réussite repose sur une sélection rigoureuse. Tous les lymphœdèmes ne relèvent pas d’une chirurgie.
Les critères essentiels incluent :
- stade évolutif
- qualité des collecteurs lymphatiques
- proportion liquide/fibrose
- état général du patient
- motivation et adhésion au suivi
Une évaluation spécialisée est indispensable pour établir un plan thérapeutique adapté.
Lymphœdème et qualité de vie
Au-delà du gonflement, le lymphœdème affecte profondément la vie quotidienne. Le regard des autres, la difficulté à s’habiller, la peur des infections, la contrainte de la compression permanente peuvent altérer l’estime de soi.
La prise en charge doit donc être globale, incluant parfois un soutien psychologique.
Conclusion
Le lymphœdème est une pathologie chronique complexe du système lymphatique, dont le diagnostic précoce et la prise en charge spécialisée conditionnent l’évolution. Il ne s’agit ni d’un simple gonflement ni d’un problème esthétique. C’est une maladie structurale, progressive, nécessitant une stratégie thérapeutique adaptée à chaque patient.
La distinction avec le lipœdème est essentielle pour éviter les erreurs thérapeutiques. Chaque cas doit être évalué avec précision, en combinant examen clinique approfondi et imagerie spécialisée.
En Tunisie, la prise en charge avancée du lymphœdème nécessite une maîtrise à la fois des techniques conservatrices intensives et des procédures microchirurgicales modernes. À l’heure actuelle, seuls le Dr Ramy Ben Salah et le Dr Youssef Gam maîtrisent un ensemble complet de techniques médicales et chirurgicales permettant de traiter efficacement les différentes formes de lymphœdème, y compris les cas complexes et évolués.
Une évaluation spécialisée reste indispensable pour établir un plan thérapeutique personnalisé et optimiser les résultats à long terme.

